Caso Clínico
Detención puberal secundaria a prolactinoma gigante no tratado
1Servicio de Obstetricia y Ginecología, Hospital Central “Dr. Urquinaona”, Maracaibo, Venezuela
Los tumores hipofisarios más comunes son los prolactinomas que rara vez se encuentran en niños y adolescentes. De manera similar, la hiperprolactinemia es una endocrinopatía poco común en la infancia. La hipersecreción y producción de prolactina, así como la compresión producida por el prolactinoma impiden el funcionamiento del eje hipotalámico-hipofisario-ovárico, probablemente por alteración de la pulsatilidad de gonadotropinas, junto con la presencia de insuficiencia suprarrenal y tiroidea. Este síndrome funcional puede causar retraso de la pubertad, amenorrea primaria o secundaria, galactorrea y detención puberal. La aparición de la telarquia y la pubarquia es a edades apropiadas, pero la detención del desarrollo puberal antes de la menarquía es un trastorno poco frecuente conocido como detención puberal. Los agonistas dopaminérgicos son la primera opción de tratamiento. Se presenta un caso de detención puberal secundario a prolactinoma gigante no tratado.
Palabras clave: Pubertad; detención; Prolactinoma; Hiperprolactinemia
Introducción
Los microadenomas hipofisarios son más comunes que los macroadenomas y más frecuentes en las mujeres. Los prolactinomas son los tumores hipofisarios más habituales y representan aproximadamente 40% de todos los adenomas hipofisarios1. La hiperprolactinemia resultante puede causar amenorrea primaria, detención puberal y retraso de la pubertad en adolescentes2.
La detención puberal secundaria a la hiperprolactinemia es una condición rara caracterizada por la aparición de la telarquia y la pubertad a edades apropiadas, pero con ausencia de la menarquía. El tratamiento con agonistas dopaminérgicos debe iniciarse independientemente del tamaño del adenoma3. Se presenta un caso de detención puberal secundario a prolactinoma gigante no tratado.
Comunicación del Caso
Una paciente femenina de 20 años acudió a consulta por presentar cefaleas, amenorrea y alteraciones visuales de 3 años de evolución. La paciente había sido diagnosticada con prolactinoma 5 años antes, siendo tratada con cabergolina y levotiroxina por 14 meses, descontinuando el tratamiento por problemas económicos. Refería la pubarquia a los 12 años y la telarquia a los 13 años. Negaba antecedentes de calorones,hirsutismo, virilización y galactorrea. Su peso al nacer fue de 4,500 gramos y talla de 52 centímetros. Las estaturas paterna y materna registradas eran de 184 centímetros y 169 centímetros, respectivamente. Ambos padres estaban sanos y negaban antecedentes familiares de trastornos endocrinos.
Al examen físico, la paciente presentaba buenas condiciones generales con peso de 60 kilogramos y talla de 165 centímetros (índice de masa corporal 22,1 kg/m2). Las mamas y el vello axilar-púbico correspondían a los estadios 3 y 4 de la escala de Tanner, respectivamente. Los genitales externos mostraban desarrollo normal a la visualización, pero el examen pélvico reveló una vagina ligeramente atrófica y útero pequeño. No tenía galactorrea, sofocos, virilización ni hirsutismo. Se detectaron defectos visuales y diplopia en el examen del campo visual.
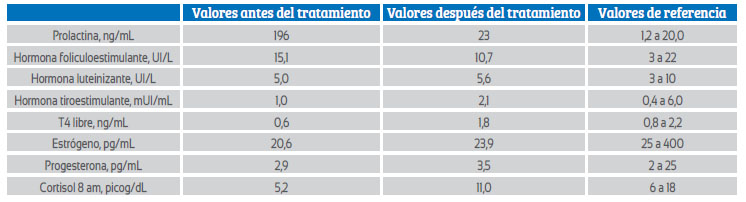
La ecografía pélvica mostró útero hipoplásico con longitud de 43 milímetros y volumen de los ovarios derecho e izquierdo de 3,0 y 3,5 mL, respectivamente. Las imágenes de resonancia magnética revelaron la presencia de tumor hipofisario de 40 x 32 x 27 milímetros de diámetro que llenaba la cisterna supraselar con compresión del quiasma óptico (figura 1). Las alteraciones de laboratorio eran compatibles con panhipopituitarismo persistente (tabla 1). El cariotipo fue 46,XX. La radiografía del cráneo fue normal. En vista de los hallazgos, se consideró la posibilidad de detención puberal secundaria a prolactinoma no tratado con supresión del eje hipotálamo-hipófisis.
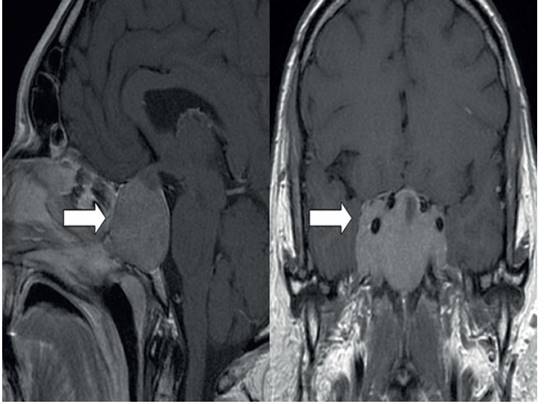
Figura 1 imágenes de resonancia magnética. la flecha señala el tumor masa hipofisaria de 40 x 32 x47 mm con compresión del quiasma óptico y extensión supraselar.
La paciente reinició el tratamiento con carbegolina, hidrocortisona y levotiroxina, esperando provocar la ovulación y la menstruación. El perfil hormonal a los 6 meses mostró normalización de las concentraciones de prolactina y hormonas tiroideas (tabla 1). Sin embargo, las concentraciones séricas de estrógenos permanecían ligeramente por debajo de los valores normales, a pesar de presentar concentraciones séricas normales de progesterona, hormona foliculoestimulante y hormona luteinizante. El prolactinoma disminuyó su tamaño a 14 x 12 x 10 milímetros con desaparición de las alteraciones visuales. No obstante, luego de 13 meses de tratamiento persistía la amenorrea. La paciente continúa en seguimiento y tratamiento ambulatorio.
Tabla 1 Valores hormonales antes y después del tratamiento.
Discusión
Los prolactinomas son los adenomas hipofisarios más frecuentes. Por otra parte, la hiperprolactinemia es una causa que produce menos del 1% de los casos de amenorrea primaria4. Aunque son más comunes en mujeres, son raros en la pubertad y pueden manifestarse como detención puberal. En esos casos, aunque las pacientes alcanzan la telarquia, adrenarquia y crecimiento puberal, el prolactinoma produce detención del desarrollo puberal justo antes de la menarquia5. La hiperprolactinemia inhibe el funcionamiento del eje hipotalámico-hipofisario-ovárico, probablemente por alteración de la pulsatilidad de gonadotropinas, junto a la presencia de insuficiencia suprarrenal y tiroidea.
Los prolactinomas gigantes pueden inducir hipotiroidismo primario debido a que el aumento del tamaño de la hipófisis causa hiperplasia tirotrófica y predispone al desarrollo de adenomas hipofisarios secretores de hormonas tiroestimulantes6. También puede ser secundario al aumento de la liberación hipotalámica de hormona liberadora de tirotropina o a la interrupción de la dopamina hipotalámica como resultado de la expansión hipofisaria7.
Las concentraciones séricas de prolactina aumentan ligeramente al momento de la pubertad en las niñas normales. Sin embargo, se desconoce el mecanismo por el que las concentraciones excesivas de prolactina en la adolescencia producen retraso de la menarquía. Una hipótesis sugiere que las concentraciones elevadas podrían interferir directamente o mediante la modificación del recambio de neurotransmisores con la liberación hipotalámica de la hormona liberadora de gonadotropina o desensibilizar las células gonadotropas hipofisarias, lo que llevaría a disminución de la secreción de gonadotropinas, interfiriendo con la producción de esteroides ováricos8.
Los síntomas producidos por los prolactinomas gigantes pueden variar en función de la edad y el sexo del paciente. Si bien puede causar hipogonadismo, pérdida de la libido e infertilidad, también puede inducir, en raras ocasiones, retraso o detención de la pubertad y talla baja en niñas y adolescentes2. La causa principal de la detención puberal es el hipogonadismo relacionado con la inhibición de la hormona liberadora de gonadotropina producto de la hiperprolactinemia. Sin embargo, también puede ser secundario a compresión tumoral, ya que las células somatotrofas y gonadotrofas son más susceptibles a los daños secundarios de la compresión sellar9.
La galactorrea es la manifestación más importante para la sospecha de hiperprolactinemia y está presente en el 84% de los pacientes con prolactinomas gigantes. Las pacientes con amenorrea primaria asociada a hiperprolactinemia sin galactorrea podrían ser consideradas más comunes de lo que se pensaba8. La hipoplasia de los órganos reproductores internos es una consecuencia reconocida de la detención de la pubertad. Esta condición asociada a hiperprolactinemia es más común en edades más tempranas5,10. El útero aumenta entre 30 y 60 milímetros de tamaño durante la pubertad en respuesta a la estimulación estrogénica. Los ovarios también aumentan de tamaño por efecto de las gonadotropinas. La hiperprolactinemia no tratada altera las concentraciones de estrógenos e inhibe el crecimiento ovárico y uterino. Por otra parte, el útero es más sensible a los efectos de los estrógenos comparado con las mamas y otros tejidos periféricos10. El hipogonadismo hipogonadotrópico en etapas críticas de la pubertad, junto a las bajas concentraciones de hormonas tiroidea y del crecimiento, pueden contribuir a estas alteraciones.
El tratamiento óptimo de la detención puberal por prolactinomas o hiperprolactinemia es difícil de establecer, debido a los pocos casos descritos. Estas pacientes deben ser tratadas lo más pronto posible debido a su grave consecuencia clínica8. El tratamiento de niñas y adolescentes con amenorrea primaria debería ser el mismo de las mujeres adultas con amenorrea secundaria por hiperprolactinemia. Los agonistas dopaminérgicos (bromocriptina y cabergolina) normalizan las concentraciones séricas de prolactina con gran eficacia seguridad, con escasas reacciones adversas en la adolescente1,11.
Varios estudios han mostrado que los agonistas dopaminérgicos también son eficaces y seguros en pacientes con prolactinomas. En los casos de tumores hipofisarios gigantes, pueden ser necesarias dosis superiores a las convencionales para obtener respuestas bioquímicas y clínicas12. En los casos de prolactinomas gigantes, la dosis debe aumentarse paulatinamente hasta alcanzar la dosis eficaz. El objetivo es minimizar los efectos secundarios del tratamiento con dosis altas, como herniación del tumor con compresión del quiasma óptico y apoplejía hipofisaria13.
Existen informes de resolución de la detención puberal con crecimiento de los órganos reproductores a edades tempranas posteriores al tratamiento con agonistas dopaminérgicos5,10. En los casos en que la amenorrea persiste a pesar de la normalización de las concentraciones hormonales, puede ser útil el tratamiento con análogos de hormona liberadora de gonadotropinas y/o estrógenos. Sin embargo, debido a la relación poco clara entre los estrógenos y el desarrollo de adenomas hipofisarios, probablemente no se debe administrar anticonceptivos orales para inducir ciclos menstruales o como anticonceptivos en este grupo de pacientes8.
En aquellos casos con prolactinomas resistentes a los agonistas dopaminérgicos, se puede optar por la citorreducción quirúrgica de estos tumores para prevenir la apoplejía hipofisaria o garantizar una rápida descompresión óptica y mejorar la visión14. Sin embargo, la resección quirúrgica es difícil en los casos de tumores gigantes debido a la extensión supraselar, paraselar e infraselar del tumor y la curación bioquímica es infrecuente, incluso si la resección del tumor es completa. Muchos pacientes necesitan tratamiento farmacológico luego de la cirugía15. Además, debe considerarse la posibilidad de desarrollar panhipopituitarismo.
En conclusión, la detención puberal causada por prolactinomas es un trastorno poco frecuente que está caracterizado por la ausencia de menarquía tras la telarquia y la pubarquia. Los prolactinomas gigantes son tumores raros observados en adolescentes que pueden inducir la detención puberal a través de la expansión tumoral y efectos de la hiperprolactinemia al inhibir la actividad de la hormona liberadora de gonadotropinas. El tratamiento de primera línea es con agonistas dopaminérgicos.
Referencias Bibliográficas
1. Sosa-Eroza E, Espinosa-Cárdenas E. Long-term discontinuation of dopamine agonist treatment in patients with prolactinomas revisited. Arch Med Res. 2023;54(8):102893. doi: 10.1016/j.arcmed.2023.102893 [ Links ]
2. Kumar S, Sarathi V, Lila AR, Sehemby M, Memon SS, Karlekar M, et al. Giant prolactinoma in children and adolescents: a single-center experience and systematic review. Pituitary. 2022;25(6):819-830. doi: 10.1007/s11102-022-01250-y [ Links ]
3. Chanson P, Maiter D. The epidemiology, diagnosis and treatment of Prolactinomas: The old and the new. Best Pract Res Clin Endocrinol Metab. 2019;33(2):101290. doi: 10.1016/j.beem.2019.101290 [ Links ]
4. Kim H, Lee MH, Lee DY, Kim H, Lee HJ, Kim M, et al. Etiology and secular trends in primary amenorrhea in 856 patients: A 17-year retrospective multicenter study in Korea. J Korean Med Sci. 2022;37(29):e230. doi: 10.3346/jkms.2022.37.e230 [ Links ]
5. Saranac L, Zivanovic S, Radovanovic Z, Kostic G, Markovic I, Miljkovic P. Hyperprolactinemia: different clinical expression in childhood. Horm Res Paediatr. 2010;73(3):187-92. doi: 10.1159/000284360 [ Links ]
6. Nachawi N, Bodnar TW. Pituitary 'pseudotumor': an under-recognised complication of undertreated primary hypothyroidism. BMJ Case Rep. 2018;2018:bcr2018225472. doi: 10.1136/bcr-2018-225472 [ Links ]
7. Akhtar S, Patel L, Bakhach M, Haider A, Gonzalez-Martinez J, Rogers D, et al. Fifteen-year-old female with delayed progression of puberty and visual disturbances. Clin Pediatr (Phila). 2016;55(7):664-7. doi: 10.1177/0009922815614359 [ Links ]
8. Kawano Y, Kamihigashi S, Nakamura S, Miyakawa I. Delayed puberty associated with hyperprolactinemia caused by pituitary microadenoma. Arch Gynecol Obstet. 2000;264(2):90-2. doi: 10.1007/s004040000067 [ Links ]
9. Abreu AP. Unveiling the central regulation of pubertal development. J Clin Endocrinol Metab. 2024;109(3):e1307-e1308. doi: 10.1210/clinem/dgad486 [ Links ]
10. Irfan H, Shafiq W, Siddiqi AI, Ashfaq S, Attaullah S, Munir Alvi A, et al. Prolactinoma: Clinical characteristics, management and outcome. Cureus. 2022;14(10):e29822. doi: 10.7759/cureus.29822 [ Links ]
11. Cozzi R, Simona Auriemma R, De Menis E, Esposito F, Ferrante E, Iatì G, et al. Italian guidelines for the management of prolactinomas. Endocr Metab Immune Disord Drug Targets. 2023;23(12):1459-79. doi: 10.2174/1871530323666230511104045 [ Links ]
12. Inder WJ, Jang C. Treatment of prolactinoma. Medicina (Kaunas). 2022;58(8):1095. doi: 10.3390/medicina58081095 [ Links ]
13. Fukuhara N, Nishiyama M, Iwasaki Y. Update in pathogenesis, diagnosis, and therapy of prolactinoma. Cancers (Basel). 2022;14(15):3604. doi: 10.3390/cancers14153604 [ Links ]
14. Cheng J, Xie W, Chen Y, Sun Y, Gong L, Wang H, et al. Drug resistance mechanisms in dopamine agonist-resistant prolactin pituitary neuroendocrine tumors and exploration for new drugs. Drug Resist Updat. 2024;73:101056. doi: 10.1016/j.drup.2024.101056 [ Links ]
15. Kim EH, Kim J, Ku CR, Lee EJ, Kim SH. Surgical treatment of prolactinomas: potential role as a first-line treatment modality. Yonsei Med J. 2023;64(8):489-96. doi: 10.3349/ymj.2022.0406 [ Links ]
Comments (0)