Introducción
La Organización Mundial de la Salud define la violencia sexual como ‘cualquier acto sexual, intento de realizar un acto sexual, comentarios o insinuaciones sexuales no deseados, o actos para traficar, o dirigidos de otro modo, contra la sexualidad de una persona usando coerción, por parte de cualquier persona, independientemente de la relación de esta con la víctima, en cualquier ámbito, incluidos, entre otros, el hogar y el trabajo’1). La violencia sexual es un problema de salud pública mundial y de violación de los derechos humanos2,3. Si bien existen acuerdos internacionales para prevenir y erradicar todo tipo de violencia y principalmente la violencia sexual, las cifras son alarmantes1. A nivel mundial, alrededor del 35,6% de las mujeres han sufrido violencia sexual, con estimaciones de prevalencia muy variables. Los hombres también pueden estar sujetos a violencia sexual, aunque puede ser imposible proporcionar tasas de prevalencia generales, ya que generalmente no denuncian4. En el Perú, según el instituto nacional de estadística e informática (INEI), entre enero y junio de 2022 se registraron 5,093 casos de violencia sexual, de los cuales 94,5% correspondieron a mujeres5. El Ministerio de la Mujer y Poblaciones vulnerables (MIMP), a través del programa Aurora registró, durante el año 2020, 9,582 casos de violencia, de los cuales el 66% (6,323) fue por violación sexual y de esta cifra el 92,7% (5,861 casos) ocurrió contra niñas y adolescentes mujeres; es decir, un promedio de 16 niñas y adolescentes fueron víctimas de violación sexual diariamente6. De enero a septiembre de 2022 se informaron en la región Callao 279 casos de violencia sexual, 228 de ellos por violación sexual7-9).
Las consecuencias de la violencia sexual afectan gravemente a la víctima, a su entorno familiar e incluso a la sociedad. Las víctimas de violencia sexual se ven afectadas tanto física, mental y socialmente. Cuando hablamos de la salud física podemos mencionar un mayor riesgo de contraer infecciones de transmisión sexual, incluyendo el virus de inmunodeficiencia humana (VIH), embarazos no deseados, abortos y problemas ginecológicos3,10. En salud mental, se observa una alta incidencia de estrés postraumático, ansiedad, depresión, conductas suicidas, trastornos alimentarios, abuso de sustancias, baja autoestima, miedo a ser juzgadas y rechazadas por la sociedad3,11,12, que son mayores si la violencia sexual fue perpetrada durante la infancia o adolescencia, evidenciándose también un desarrollo negativo de su sexualidad. La violencia sexual también tiene graves consecuencias sociales como discriminación, la continuación del círculo de pobreza y violencia, poca participación de las mujeres, entre otros10,13.
En el Perú, de acuerdo con la Ley 30364 - Ley para prevenir, sancionar y erradicar la violencia contra las mujeres y los integrantes del grupo familiar-, es el Ministerio de Salud (MINSA) el encargado de brindar servicios integrales para la recuperación de la salud física y mental de las víctimas de violencia sexual. El MINSA, a través de la Dirección de Salud Sexual y Reproductiva, promueve la atención a las mujeres e integrantes del grupo familiar afectados por violencia sexual en los establecimientos de Salud, para lo cual elaboró en el 2020 la Norma Técnica de Salud N°164-MINSA/2020/DGIEPS ‘Norma Técnica de Salud para el cuidado integral de la mujer e integrantes del grupo familiar afectados por violencia sexual’14, ofreciendo atención integral y multidisciplinaria para promover la recuperación física, mental y social de las víctimas. En el Hospital Nacional Daniel Carrión (HNDAC), localizado en Callao, Perú, se inició la implementación de la norma técnica con la creación de un equipo multidisciplinario (Resolución directoral 274-2021-HNDAC-DG del 09 de noviembre de 2021), el cual una vez organizado promueve, con apoyo de MINSA y la Embajada Británica, la creación del primer consultorio diferenciado de Atención integral a víctimas de Violencia Sexual (VIOLETA), basada en modelo del Centro de Referencia de Agresión Sexual (SARC) del Reino Unido, que centra la atención en la persona afectada, generando el acceso a múltiples instituciones en un solo lugar15. Debido a que no se cuenta con personal suficiente, el consultorio está abierto de 8:00 a 14:00 horas. El comité se ha encargado de capacitar a todos los grupos profesionales para la identificación y derivación oportuna de los casos. También se ha capacitado a los equipos de emergencia para la atención inmediata de los casos que se presenten, evitando la demora, postergación y revictimización. De esta manera se asegura la atención las 24 horas y todos los días de la semana, incluyendo feriados. El paquete de atención se clasifica según el tiempo transcurrido desde el suceso violento y el contacto con los servicios de salud (antes o después de las 72 horas). En ambos casos, las atenciones brindadas están a cargo de un equipo multidisciplinario.
Métodos
El presente estudio descriptivo, cuantitativo y retrospectivo evaluó el perfil sociodemográfico, características de agresión y atención de víctimas de violencia sexual atendidas en el Hospital Nacional Daniel A. Carrión del Callao, Perú, de enero a diciembre de 2022.
Los datos fueron recolectados a partir de las historias clínicas y la base de datos del comité, en ficha de recolección diseñada para el estudio, incluyendo a todas las víctimas atendidas durante el 2022.
Se plantearon las siguientes variables:
Sociodemográficas: edad, sexo, grado de instrucción, ocupación, procedencia, nacionalidad.
Relacionadas a la violencia sexual: características del agresor (conocido o desconocido, único o múltiple), lugar de la agresión y si realizó denuncia antes de acudir al HNDAC.
Relacionada con la atención: tiempo transcurrido entre el suceso violento y la primera evaluación en el hospital (antes o después de las 72 horas), intervención clínica (prescripción de kit de violencia, completo o parcial), atención multidisciplinaria, embarazo asociado a la violencia sexual, infecciones de transmisión sexual causadas por la violencia sexual, registro de trastorno psicológico o psiquiátrico asociado a la violencia sexual, activación de Código Violeta (convocar al Ministerio Público, Medicina Legal, Centro de Emergencia Mujer, Policía, entre otros) para el acceso a la justicia.
Se incluyeron todos los datos obtenidos durante las atenciones brindadas, los cuales se guardaron en un banco digital al cual solo las investigadoras involucradas tenían acceso. El banco de datos se estructuró en Microsoft Excel. Se realizó el análisis de datos usando el programa SPSS versión 29.
El proyecto de investigación fue aprobado por el Comité de Ética en Investigación del Hospital Nacional Daniel A. Carrión (constancia de aprobación: N°057-2023-CEI-HNDAC).
Resultados
De enero a diciembre de 2022 se atendieron un total de 42 pacientes, 2 de las cuales fueron excluidas porque los hechos no se configuraron como violencia sexual.
Se evaluó los datos de 40 personas víctimas de violencia sexual que asistieron al Hospital Nacional Daniel A. Carrión del Callao (n=40), todas de sexo femenino; 29 de los casos se atendieron en Emergencia y 13 en forma ambulatoria. La edad media fue de 17,3 años (mínimo: 2 años; máximo 59 años); la mayoría de las víctimas fueron adolescentes (65%), el 73% entre 12 y 14 años (figura 1). Al evaluar el nivel de educación se halló que, entre la población de 12 a 17 años, 7 de las víctimas abandonó los estudios (29%). En mayores de 18 años, 54% de las víctimas tenía secundaria completa, 2 secundaria incompleta y una primaria incompleta. Los datos de ocupación en las víctimas con 18 años a más (n=13), 38% correspondieron a estudiantes y 24% a amas de casa. Sobre la procedencia, 95% de las víctimas procedían de la región Callao (15% del distrito de Ventanilla, el distrito más extenso y pobre de esta región), y 2 pacientes provinieron de Lima y Chancay, respectivamente. En cuanto a su nacionalidad, en su mayoría eran peruanas (92,5%) y 3 extranjeras (2 venezolanas y 1 colombiana).
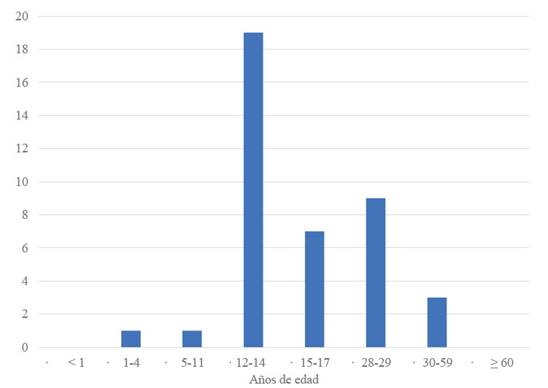
Figura 1 Pacientes atendidas por violencia sexual según grupo etario violeta hndac 2022.
Con relación a la violencia sexual, 72,5% de las víctimas conocían a su agresor y en el 92,5% fue un agresor único. Se observó que en menores de 18 años en su mayoría fueron agresores conocidos, en comparación con las mayores de 18 años. Cuando se evaluó el lugar donde ocurrieron los hechos violentos, 52,5% de los casos fueron en el domicilio de la víctima o del agresor y un 30% en la calle; el 17,5% restante, en otros lugares como una fiesta y en el trabajo (figura 2).
Figura 2 distribución de víctimas de violencia sexual según características relacionadas a la violencia sexual
Al evaluar las características relacionadas con la atención, solo el 17,5% de las víctimas acudió dentro de las primeras 72 horas después de ocurrido el hecho violento, de las cuales solo 2 de las 28 usuarias menores de 18 años (7%) y 4 de 12 usuarias mayores de 18 años (17%) acudieron dentro de las primeras 72 horas. Al revisar la administración del kit de violencia completo (que incluye pruebas rápidas para VIH, sífilis, hepatitis B y gonadotropina coriónica, así como de tratamiento para infecciones de transmisión sexual incluyendo VIH y para prevenir un embarazo no deseado) fue recibido por 17,5% del total de pacientes (figura 3); fue más frecuente en pacientes mayores de 18 años. La mayoría de las víctimas recibió kit parcial (se realizaron pruebas rápidas de VIH/sífilis, hepatitis B y en algunos casos gonadotropina coriónica humana). Al revisar el diagnóstico con el que ingresó la paciente, el 45% de las víctimas lo hizo por diagnóstico obstétrico (gestación o aborto), 32,5% por violencia sexual como tal y un 22,5% por otras causas, como gesto suicida entre otras. En el 45% de los casos atendidos hubo embarazo producto de la violencia sexual. Al evaluar la presencia de infecciones de transmisión sexual, 5 pacientes la presentaron y en todos los casos las pacientes acudieron después de las 72 horas (VIH, sífilis, clamidia, tricomoniasis). Todas las pacientes recibieron atención por equipo multidisciplinario (médico, mental, social). En cuanto a salud mental, 60% de las pacientes tuvieron además un diagnóstico psicológico/psiquiátrico.
Cuando evaluamos el acceso a la justicia, 37,5% de las pacientes acudieron luego de haber realizado una denuncia y pasar evaluación por Medicina Legal. En 57% de los casos se activó el Código Violeta en el HNDAC (comunicación con instituciones externas como Ministerio Público, Medicina Legal, Centro de Emergencia mujer, entre otros), de los cuales solo 7,5% de los casos señaló que requirieron evaluación por Medicina Legal para recojo de evidencia por encontrarse dentro de las primeras 72 horas.
Discusión
La violencia sexual es un problema de salud pública, no solo por su prevalencia sino también por las consecuencias graves que se generan en la persona afectada, como problemas psicológicos y de comportamiento, depresión, abuso de alcohol, ansiedad y comportamiento suicida, problemas de salud reproductiva -como enfermedades de transmisión sexual, embarazos no deseados y disfunción sexual-, así como las grandes complicaciones que genera en su entorno16. La demanda de acciones frente a la violencia sexual ha ido aumentando gracias al mayor reconocimiento de los derechos, entre ellos los derechos en salud sexual y reproductiva, generando registros principalmente del lado de las instituciones que intervienen en la administración de justicia17. Sin embargo, la mayoría de los datos que se han recopilado sobre diferentes formas de violencia sexual se basan en encuestas de población (demográficas y de salud, encuestas sobre salud reproductiva18, que muestran la existencia de un gran subregistro al comparar el número de personas que refieren haber sufrido violencia sexual con las que han realizado algún tipo de denuncia o que han accedido a atención en salud por este motivo.
El MINSA ha implementado desde el 2019 la administración de kits de violencia sexual en los centros de salud, y a partir del 2020 difunde la Norma técnica para atención a víctimas de violencia sexual, que compromete a los centros de salud de todos los niveles de atención a brindar atención oportuna y multidisciplinaria a las víctimas de violencia sexual.
Desde el punto de vista sociodemográfico, todas las víctimas atendidas en el HNDAC fueron mujeres. Según INEI, de 5,093 casos registrados de enero a junio de 2023, 94,5% comprende a mujeres5. Ello corresponde con cifras internacionales, como en un centro de referencia de agresión sexual (SARC) en Londres donde el 93% de las atenciones fueron a mujeres19, el estudio de Ingemann-Hansen y col. realizado en Dinamarca donde 97% fueron mujeres20 y el de Agustí y col. en Guatemala en el 2011 donde 86% de las atenciones por violencia sexual correspondieron a mujeres21.
La ausencia de casos de varones en situación de agresión sexual podría estar relacionada a los estereotipos sociales, mitos, prejuicios donde el silencio invisibiliza este problema y por lo que es muy difícil que realicen una denuncia. Estudios como el de Krugman mostró en los años 80 un leve incremento de casos de varones abusados sexualmente22). Este hecho se evidencia actualmente en países vecinos como Colombia a través de las estadísticas de atención del Instituto Nacional de Medicina Legal y Ciencias Forenses, donde se observa cómo entre 2013 y 2016 aumentaron las denuncias por parte del género masculino23. También el estudio realizado en Guatemala evidenció un 14% de varones atendidos por violencia sexual21).
El hallazgo de que la mayor cantidad de víctimas eran adolescentes y adultas jóvenes corresponde con estudios internacionales2,20,22,24-26), y en su mayoría estudiantes, que coincide también con resultados encontrados en múltiples estudios2,20,22,24,27.
Cuando se evaluó las variables relacionadas con la violencia sexual pudimos observar que el 72,5% de las víctimas conocía a sus agresores, en su mayoría adolescentes, como se puede observar en la figura 3, a diferencia de las víctimas adultas que evidencian más agresiones por sujetos desconocidos. Ello coincide con los resultados obtenidos en un centro de atención a víctimas de violencia sexual en Campinhas, Brasil2), y en la población infantil y adolescente como lo menciona un estudio en Colombia, donde el 37% de víctimas tuvieron entre 10 y 14 años y fueron agredidas en su mayoría por una persona conocida28. Podemos agregar como dato adicional que las adolescentes atendidas provienen de hogares desintegrados, con dinámica familiar disfuncional, en su mayoría monoparentales, bajo el cuidado de la madre.

Figura 3 Relación de las víctimas con el agresor según grupo etario. HNDAC 2022
Figura 4 administración de kit para casos de violencia sexual hndac 2022
En cuanto al lugar donde ocurrieron los hechos, más de la mitad (22 casos) ocurrió en la vivienda de la víctima o del agresor. Cuando correlacionamos con el grupo etario observamos que es mayor en niñas y adolescentes donde los agresores son generalmente conocidos por las víctimas y de su entorno cercano18. Estos datos son similares en América Latina y El Caribe27. En grupos etarios de mayor edad (mayores de 18 años) se puede observar que los hechos ocurren con mayor frecuencia en la calle y trabajo, similar a las estadísticas nacionales e internacionales.
En el Perú, la edad mínima de consentimiento sexual es 14 años29; las relaciones sexuales con menores de 14 años son tipificadas como violencia sexual y son sancionadas (Art. 173 del Código Penal)30). Por lo cual, ante una niña o adolescente con patología obstétrica se debe presumir que es resultado de violencia sexual. Por ello se ha brindado atención integral en violencia sexual a todas aquellas pacientes menores de 14 años que acudieron por patología obstétrica al HNDAC, teniendo un total de 11 casos, de los cuales 82% fueron gestaciones en el tercer trimestre. De este grupo de paciente solo 2 acudieron con denuncia previa y se tuvo que activar Código Violeta en 9 casos. Estos casos fueron comunicados al primer contacto con la paciente tanto en emergencia de gineco- obstetricia como en consultorio obstétrico por el personal de salud.
Al hacer la revisión de las variables asociadas a la atención, solo el 17,5% acudió dentro de las primeras 72 horas de ocurrida la violencia sexual. Por ende, ese mismo porcentaje recibió kit de emergencia para víctimas de violencia sexual completo, siendo en su mayoría mayores de 18 años. Esta cifra es menor en comparación con países vecinos como Brasil, que tienen instalados estos programas de atención a víctimas de violencia sexual desde hace más de 20 años, como lo muestra el estudio de Oliveira y col. en el 2013, donde el 87% de las víctimas de violencia sexual mayores de 12 años acudieron antes de las primeras 72 horas para recibir atención(23). En Dinamarca, el 85% de las víctimas con 12 o más años acuden dentro de las primeras 72 horas por atención20. De la misma manera, en Guatemala, en un estudio en el 2011, luego de 4 años de implementar la atención integral a víctimas de violencia sexual 34% de las pacientes acudieron dentro de las primeras 72 horas21.
En cuanto a infecciones de transmisión sexual, se detectaron 5 casos durante la atención de las víctimas (12,5%). En el estudio de Hagemann y col., en 412 víctimas encontraron una incidencia de 8,5% de casos de infección de transmisión sexual31. Es importante considerar que 2 de las víctimas, ambas de 13 años, presentaron ITS, una de ellas VIH en estadio avanzado, lo que demuestra el riesgo al que están expuestos principalmente niños, niñas y adolescentes.
Dato importante que es necesario mencionar es el diagnóstico de ingreso de la paciente. Ingresan específicamente por violencia sexual 32% de pacientes, por diagnóstico obstétrico 45% y otros como intento suicida 22%. Es necesario resaltar el esfuerzo y entrenamiento de los equipos multidisciplinarios para la detección de violencia sexual en estos pacientes.
Se considera como limitaciones del presente estudio que, siendo un proyecto nuevo sin presupuesto específico, no se cuenta con personal dedicado solo a este trabajo, lo que dificulta el seguimiento de los casos.
Conclusiones
Durante el 2022 se atendieron 40 pacientes víctimas de violencia sexual, todas de sexo femenino, en su mayoría adolescentes. Gran parte de las víctimas conocía a su agresor y estas agresiones se dieron en su mayoría en la vivienda de la víctima o el agresor. Solo 17,5% de las víctimas acudió dentro de las primeras 72 horas para su atención y administración del kit para casos de violencia sexual.
Un conocimiento adecuado de las víctimas, de los hechos violentos y de la atención brindada durante el 2022 nos ayuda a mejorar nuestra atención hacia las víctimas de violencia sexual.
Como expectativas, esperamos que luego de este primer año, con el personal de salud capacitado y comprometido, se pueda suscitar mayor difusión de la atención que brinda el programa Violeta, así como una mayor articulación con otras instituciones para acortar tiempos y brindar una atención oportuna, con trato humanizado, centrándonos siempre en la víctima.
Que la información que se origine en este espacio sirva para continuar generando conocimiento e investigación para identificar buenas prácticas en la atención a víctimas de violencia sexual, que puedan mejorar nuestra atención y a su vez ser replicadas en otros hospitales del país con características similares.
Es necesario contar con recursos que permitan fortalecer el plan de tratamiento integral e individualizado a las víctimas de violencia sexual, con personal permanente, así como el seguimiento de estas hasta lograr su recuperación y reinserción.
Agradecimiento
Agradecemos a la Embajada Británica la financiación del presente estudio y su apoyo desde la formación del Centro Violeta. Del mismo modo, al Hospital Nacional Daniel A. Carrión por comprometerse con el cuidado de las víctimas de violencia sexual, brindando un espacio físico seguro para su atención, así como a los diferentes departamentos y servicios que han permitido el trabajo multidisciplinario.
Referencias Bibliográficas
1. Contreras J, Bott S, Guedes A, Dartnall E. Violencia sexual en Latinoamérica y el Caribe: análisis de datos secundarios. Iniciativa de Investigación sobre la Violencia Sexual. Marzo 2010. https://www3.paho.org/hq/dmdocuments/2010/Violencia_Sexual_LAyElCaribe.pdf [ Links ]
2. Morchs A, Yela D, Defilippi C. Perfil de la atención a víctimas de violencia sexual en Campinas. Rev bioét. 2018 Jun-Apr;26(1):67-76. https://doi.org/10.1590/1983- 80422018261227 [ Links ]
3. Giron R. Abuso sexual en menores de edad, problema de salud pública. Av psicol. Ene-jul 2015;23(1). https://www.unife.edu.pe/publicaciones/revistas/psicologia/2015_1/Rosario_Giron.pdf [ Links ]
4. Borumandnia N. The prevalence rate of sexual violence worldwide: a trend analysis. BMC Public Health. 30 Nov 2020;1(1835):20. doi: 10.1186/s12889-020-09926-5 [ Links ]
5. INEI. Perú: Indicadores de violencia familiar y sexual 2012 2019. INEI; 2019. https://www.inei.gob.pe/media/MenuRecur-sivo/publicaciones_digitales/Est/Lib1686/ [ Links ]
6. Informe sobre atención integral en niñas y adolescentes embarazadas producto de violación sexual, en establecimientos de salud. Serie Informes Especiales n.° 009-2021-DP. Lima: Defensoría del Pueblo; 2021. https://www.defensoria.gob.pe/wp-content/uploads/2021/07/INFORME-DE-ATENCI%C3%93N-EMBARAZO-EN-NI%C3%91AS-Y-ADOLESCENTES-DP-UNFPA-PER%C3%9A.pdf [ Links ]
7. Gobierno Regional del Callao. Boletín del Gobierno Regional del Callao. Año. N°1 Incidencias delictivas 1° trimestre. Callao: Gobierno Regional del Callao, Observatorio Regional de Seguridad Ciudadana del Callao; 2022. https://www.gob.pe/institucion/regioncallao/informes-publicaciones/3130312-bole-tin-n-1-incidencias-delictivas-i-trimestre-2022 [ Links ]
8. Gobierno Regional del Callao. Boletín del Gobierno Regional del Callao. Año. N°2. Incidencias delictivas 2° trimestre. Gobierno Regional del Callao, Observatorio Regional de Seguridad Ciudadana del Callao; 2022. https://www.gob.pe/institucion/regioncallao/informes-publicaciones/3403318-boletin-n-2-inci-dencias-delictivas-ii-trimestre-2022 [ Links ]
9. Gobierno Regional del Callao. Boletín N°4: Incidencias Delictivas III Trimestre. Callao: Gobierno Regional del Callao, Observatorio Regional de Seguridad Ciudadana del Callao; 2022. https://www.gob.pe/institucion/regioncallao/informes-publi-caciones/3683262-boletin-n-4-incidencias-delictivas-iii-trime-stre-2022 [ Links ]
10. Jewkes R. Intimate partner violence: causes and prevention. Lancet. April 20, 2002; Vol 359. DOI:https://doi.org/10.1016/S0140-6736(02)08357-5 [ Links ]
11. Dallos M, Pinzón A, Barrera C, Mujica J, Meneses Y. Impacto de la violencia sexual en la salud mental de las víctimas en Bucaramanga. Rev Colomb Psiquiat. 2008;37(1):56-65. http://scielo.org.co/scielo.php?script=sci_arttex-t&pid=S0034-74502008000100005 [ Links ]
12. COMISEDH. Violencia sexual en el Perú, una historia de impunidad. Perú. 2019. https://www.comisedh.org.pe/wp-content/uploads/2020/01/SUPLEMENTO-Violencia-Sexu-al-en-el-Per%C3%BA-Una-historia-de-impunidad.pdf [ Links ]
13. Randall W, Van M. Sexual Violence in America: Public Funding and Social Priority. Am J Publ Health. Dec 2015;105(12). DOI: 10.2105/AJPH.2015.302860 [ Links ]
14. Ministerio de Salud. "Norma Técnica de Salud para el cuidado integral de la mujer e integrantes del grupo familiar afectados por violencia sexual. Norma técnica. Perú: MINSA; 2020. https://cdn.www.gob.pe/uploads/document/file/1256309/%20Resoluci%C3%B3n%20Ministerial%20N%C2%B0%20649-2020-MINSA.PDF?v=1598296559 [ Links ]
15. Robinson A, Hudson K, Brookman F. Multi-Agency Work on Sexual Violence: Challenges and Prospects Identified From the Implementation of a Sexual Assault Referral Centre (SARC). The Howard Journal. 2008 Sep;47(4):411-8. https://doi.org/10.1111/j.1468-2311.2008.00531.x [ Links ]
16. Krug E, Mercy J, Dahlberg L, Zwi A. The world report on violence and health. Lancet. 5 Oct 2002;360(9339):1083-8. doi: 10.1016/S0140-6736(02)11133-0 [ Links ]
17. Gutierrez M. La violencia sexual en el Perú. Rev peru ginecol obstet. 2021 jul-sep;67(3). DOI: https://doi.org/10.31403/rpgo.v67i2338 [ Links ]
18. Organización Panamericana de la Salud. Comprender y abordar la violencia contra las mujeres. Violencia sexual. Washington DC: OMS; 2013. https://iris.who.int/bitstream/handle/10665/98821/WHO_RHR_12.37_spa.pdf?sequence=1 [ Links ]
19. Lovett J, Regan L, Kelly L. Sexual Assault Referral Centres: developing good practice and maximising potentials. Home Office Research study 285. London; 2004. https://www.ojp.gov/ncjrs/virtual-library/abstracts/sexual-assault-referral-centers-devel-oping-good-practice-and [ Links ]
20. Ingemann-Hansen O, Sabroe S, Brink O, Knudsen M, Vesterbye Characteristics of victims and assaults of sexual violence - Improving inquiries and prevention. J Forensic Legal Med. 2009 May;16(4):182-8. doi: 10.1016/j.jflm.2008.07.004 [ Links ]
21. Agustí C, Sabidó M, Guzmánd K, Pedroza M, Casabona J. Proyecto de atención integral a víctimas de violencia sexual en el departamento de Escuintla, Guatemala. Gac Sanit. 2012 julago;26(4). https://doi.org/10.1016/j.gaceta.2011.12.014 [ Links ]
22. Krugman R. Recognition of sexual abuse in children. Pediatr Rev. Jan 1986;8(1):25-30. https://doi.org/10.1542/pir.8-1-25 [ Links ]
23. Oliveira C, Dos Santos A, Diniz K, Dos Santos T, Cruz R. Violencia sexual: estudio descriptivo sobre las víctimas y la atención en un servicio universitario de referencia en el estado de São Paulo, Brasil. Cad. Saúde Pública. 2013 mai;29(5):889-98. https://doi.org/10.1590/S0102-311X2013000500008 [ Links ]
24. Perdomo L, Cardona G, Urquijo L. Situación de la violencia sexual en Colombia, 2012-2016. Rev Colomb Enferm. 2019;18(1):111. https://doi.org/10.18270/rce.v18i1.2340 [ Links ]
25. Planty M, Langton L, Krebs C, Smiley-McDonald H. Female Victims of Sexual Violence, 1994-2010. Reporte especial. Departamento de Justicia de EE. UU., Oficina de estadística de justicia; 2013. https://bjs.ojp.gov/content/pub/pdf/fvsv9410.pdf [ Links ]
26. Moreno S, Barreto M, Sanabria S, González L. Evaluación de la atención a víctimas de la violencia sexual: experiencia en tres hospitales de Bogotá. Rev Fac Nac Salud Pública. 2013;31(2):195-201. https://www.researchgate.net/publication/265216829 [ Links ]
27. Curram K, Millie C. Rape and indecent assault: Incidence and service provision in Southwark. Criminal Policy Research Unit; 2003. https://core.ac.uk/download/288385337.pdf [ Links ]
28. Restrepo A, Salcedo M, Bermudez A. Violencia sexual en jóvenes de 10 a 19 años. Cali, 2001-2006. Rev salud pública. 2009;11(6):887-97. http://www.scielo.org.co/pdf/rsap/v11n6/v11n6a05.pdf [ Links ]
29. Speizer I, Goodwin M, Whittle L, Clyde M, Rogers J. Dimensions of child sexual abuse before age 15 in three Central American countries: Honduras, El Salvador, and Guatemala. Child Abuse Neglect. Apr 2008;32(4):455-62. DOI: 10.1016/j.chiabu.2007.03.026 [ Links ]
30. Arbulú M. Delitos sexuales en agravio de menores (Incidencia en la Provincia del Callao. Año 2004 al 2009). Academia Nacional de la Magistratura. 2010; 190. https://perso.unifr.ch/derechopenal/assets/files/articulos/a_20101207_04.pdf [ Links ]
31. Embarazo en adolescentes y niñas en el Perú. un problema de salud pública, derechos y oportunidades para las mujeres. Mesa de concertación para la lucha contra la pobreza; 2018. https://peru.unfpa.org/sites/default/files/pub-pdf/Alerta%20embarazo%20en%20adolescentes%20y%20ni%C3%B1as%20en%20el%20Per%C3%BA.pdf [ Links ]
Comments (0)