Artículos Originales
Evolución de la mortalidad materna en Perú 2019 - 2023
1Dirección de Salud Sexual y Reproductiva, Ministerio de Salud del Perú
2Facultad de Medicina, Universidad Nacional Mayor de San Marcos, Lima, Perú
Introducción:
La mortalidad materna es un indicador altamente sensible de las condiciones de vida, salud y desarrollo de la población.
Objetivo:
Determinar la situación de la mortalidad materna (MM) en el Perú entre 2019 y 2023, visualizando las cifras y las intervenciones.
Material y métodos:
Se revisó la información del Sistema de Vigilancia Epidemiológica de la Mortalidad Materna de la Dirección General de Epidemiologia del Ministerio de Salud, el Sistema HIS para el registro y codificación de información, y la Encuesta Demográfica y de Salud Familiar de los años 2021 a 2023.
Resultados:
Se ha encontrado una disminución en el número de muertes maternas (264 MM en el 2023) y en la razón de mortalidad materna (51,9 por 100,000 nacidos vivos en el 2023) en el Perú. Las causas directas se mantienen, pero en diferentes porcentajes por regiones naturales, siendo la hemorragia la primera causa de mortalidad materna. La cobertura de atención se ha incrementado en los últimos años, pero aún es necesario mejorar la capacidad de respuesta oportuna y de calidad de los servicios de salud.
Conclusiones:
Si bien se evidencia una disminución de las MM, es necesario fortalecer las estrategias que se han implementado para cumplir con la meta del tercer objetivo de Desarrollo Sostenible de reducir la mortalidad materna mundial a 70 por 100,000 nv. La meta de reducción de la mortalidad materna fijada para el Perú para el 2030 es de 41,3 x 100,000 nv.
Palabras clave: Mortalidad materna; Hemorragia; COVID-19; Garantía de la calidad de atención de la salud; Empoderamiento para la salud; Inequidad social; Derechos sexuales y reproductivos; Objetivos de Desarrollo Sostenible
Introducción
La mortalidad materna es un indicador altamente sensible de las condi- ciones de vida, salud y desarrollo de la población. Si bien en los dos últi- mos decenios se han realizado importantes progresos en la mortalidad materna, en 2017 murieron unas 295 000 mujeres durante o después del embarazo y el parto, un número inaceptablemente elevado1. Cada dos minutos muere una mujer en el embarazo o el parto, según estimaciones recientes de varios organismos de las Naciones Unidas. Habría alarmantes retrocesos para la salud de las mujeres en los últimos años, pues en prácticamente todas las regiones del mundo el número de muertes maternas ha aumentado o se ha estancado su descenso. En Europa y América del Norte, y en América Latina y el Caribe, la tasa de mortalidad materna se incrementó entre 2016 y 2020 en 17% y 15% respectivamente. La pandemia de COVID-19 puede haber frenado aún más los avances en salud materna2.
La muerte materna refleja la evolución de la salud materna y la capacidad resolutiva del sistema de salud de un país. Constituye el tercer objetivo establecido en los Objetivos de Desarrollo Sostenible (ODS)3). Las cifras de muerte materna nos permiten evidenciar no solo la respuesta y capacidad resolutiva de los servicios de salud, sino también medir las brechas sociales existentes en nuestras distintas poblaciones y la accesibilidad a la atención de calidad, independientemente de la edad, estrato social, procedencia y cultura de la población.
En el Perú fallecen las mujeres por complicaciones surgidas durante el embarazo, parto y puerperio. Las causas son directas -hemorragia, hipertensión inducida por el embarazo, sepsis y aborto-, siendo en menor número las causas indirectas. En los años 2020 y 2021, en el contexto del COVID-19 se incrementó la cifra de muerte materna de causa indirecta a nivel nacional4.
La evidencia indica que el 90% de las muertes maternas pueden ser evitadas mediante una combinación de medidas que incluyen la implementación de cuidados maternos de calidad, el acceso universal a los métodos anticonceptivos modernos y esfuerzos para abordar las inequidades en el acceso a los servicios.
La mortalidad materna y neonatal es más elevada en los países en vías de desarrollo, lo cual es expresión de las brechas de inequidad en el acceso a los servicios de salud y evidencia las condiciones de desigualdad que afecta a la población mundial y sobre todo a las mujeres y recién nacidos. Por lo tanto, la mortalidad materna no es solo un problema de salud pública, sino también de derechos humanos y de justicia social, pues refleja la exclusión social por razones de género, culturales y económicas, entre otras.
El presente artículo busca mostrar el problema de la mortalidad materna (MM) en el Perú entre 2019 y 2023, visualizando las cifras y las intervenciones.
Metodología de la obtención de datos
El objetivo de nuestro estudio fue determinar la situación de la mortalidad materna (MM) en el Perú entre 2019 y 2023, visualizando las cifras y las intervenciones.
Para ello, se ha revisado la información del Sistema de Vigilancia Epidemiológica de la Mortalidad Materna de la Dirección General de Epidemiologia del Ministerio de Salud obtenida de las Fichas Epidemiológicas de muerte materna que envían las regiones, el Sistema HIS para el registro y codificación de información dentro de la base de datos de la plataforma del Ministerio de Salud, así como la Encuesta Demográfica y de Salud Familiar4-6.
Resultados
Situación de la muerte materna en Perú
En el Perú la razón de mortalidad materna (RMM) ha ido disminuyendo, como se registra en el informe realizado por WHO, UNICEF, UNFPA y World Bank en el 2015 para evaluar los logros de la meta de los Objetivos del Milenio; la razón de mortalidad materna (RMM) para el Perú fue de 68 x 100,000 nacidos vivos7. Así mismo, se refiere que Perú estuvo entre los 20 países del mundo que más avanzó en la reducción de la mortalidad materna.
Según proyecciones de la Organización Panamericana de la Salud/Organización Mundial de la Salud (OPS/OMS) para el Perú, se esperaría que en el 2030 se alcance una RMM de 30,7 (reducción de dos tercios). Sin embargo, en base al escenario del grupo de países que han tenido RMM menor de 70, que es donde se ubicaba el Perú, con un porcentaje de reducción promedio anual de 4%, el país tendría como meta alcanzar una RMM de 41,3 por 100,000 nacidos vivos en el 2030.
La razón de mortalidad materna puede variar según el número de nacidos vivos. Así, en 2019 fue 55,9 x 100,000 nacidos vivos (nv), en 2020 ocurrió en 80,9 x 100,000 nv, en 2021 en 88,2 x 100,000 nv, en 2022 en 51,6 x 100,000 nv y en 2023 en 51,9 x 100,000 nacidos vivos.
En los últimos años, el Ministerio de Salud del Perú ha realizado denodados esfuerzos para reducir la mortalidad materna como producto de las estrategias implementadas en las diferentes regiones, registrando el menor número en el 2023, 264 muertes maternas. Durante los 10 años previos a la pandemia por COVID-19 se observaba una tendencia decreciente de la mortalidad materna (figura 1). Con la presentación de la pandemia por el COVID-19 en marzo de 2020, durante los años 2020 y 2021 se incrementaron las muertes maternas, con 439 MM en 2020 y 471 MM en 2021, es decir, aumentaron 137 MM en 2020 y 169 MM en el 2021 al compararlas con el año 2019. Esto ocurrió en el Perú al igual que en los países de la región de las Américas. Entre los factores que explican este incremento se describe la dificultad en el acceso a la inmunización y disponibilidad de vacunas para las gestantes, la saturación de los servicios y las barreras en el acceso a cuidados especiales. La inmunización contra el COVID-19 a las gestantes, que se inició en el Perú en junio del 2021, impactó positivamente en la reducción en la mortalidad materna.

Figura 1 número de muertes maternas 2000 - 2023.
Durante el año 2022, las MM notificadas al sistema de vigilancia epidemiológica presentaron una disminución de 41% comparado al 2021. En el 2023 se notificaron 262 MM, lo que representó una disminución de 10% (-29) comparado al mismo periodo del 2022 (figura 1).
Impacto de la pandemia por covid-19 en la salud materna
La pandemia por el COVID-19 generó un impacto económico y social, más aún en el sistema de salud y su capacidad de respuesta. En los servicios de salud sexual y reproductiva (SSR) se observó restricciones para la continuidad de la atención, limitándose el acceso, interrupción de las atenciones, entrega de insumos, disminución de los recursos humanos y de la rotación de profesionales de la salud, así como restricción de los medios de transporte. Por otra parte, las usuarias tenían temor de acercarse a un establecimiento de salud por el miedo a contagiarse. Los hospitales que atendían a las gestantes con complicaciones no tenían suficiente capacidad de respuesta ante el incremento de la demanda, obligando muchas veces a referirlas a los hospitales de las Direcciones de Redes Integradas de Salud (DIRIS) de Lima, especialmente a la DIRIS Lima Centro, lo que contribuyó a incrementar la mortalidad materna en dicho ámbito (figura 2).
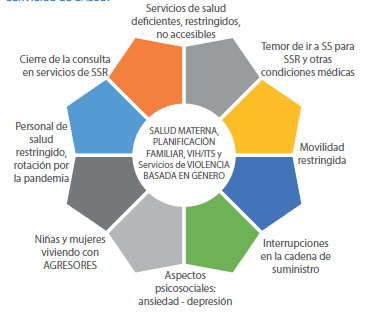
Figura 2 impacto de la pandemia por covid-19 en la salud sexual y reproductiva, en la capacidad de respuesta de los servicios de salud.
Se incrementaron los embarazos no intencionados, los abortos en condiciones no seguras, las complicaciones obstétricas que no podían ser tratadas por la restricción de la atención en los establecimientos, incremento de la morbilidad y mortalidad materna y neonatal, especialmente por las infecciones por COVID-19. La población más vulnerable fueron las niñas, adolescentes y mujeres del área rural de zonas andinas y amazónicas y de los quintiles de mayor pobreza.
De acuerdo con los estudios realizados sobre gestación y COVID-19, las mujeres embarazadas tienen mayor riesgo de sufrir una enfermedad grave por COVID-19 en comparación con las mujeres del mismo grupo de edad no gestantes, así como la posibilidad de requerir atención en cuidados intensivos y presentar parto pretérmino.
En el 2021, las muertes maternas por COVID-19 representaron el 29,2% de las causas totales de MM, siendo los departamentos de procedencia principalmente Lima(42) y de la costa, sierra y selva norte del Perú, que acumularon el 76,9% del total de las muertes maternas por causa de COVID-19. La vacunación contra el COVID-19 se inició en el mes de junio del 2021, observándose una disminución importante de muertes maternas.
Causas de las muertes maternas
En el 2019 se tuvo predominio de las causas directas de muerte materna con 59,1% por encima de las de causa indirecta con 36,6%. En los años 2020 y 2021 se incrementaron las MM indirectas por la infección del COVID-19, que representó el 16,7% en el 2020 y 29,2% en el 2021 (tabla 1). Las causas directas de muerte materna más frecuentes fueron la hemorragia (atonía uterina, retención de placenta, embarazo ectópico, acretismo placentario, entre otras) la hipertensión inducida por el embarazo, el aborto y sus complicaciones y las infecciones obstétricas.
Tabla 1 causas de muerte materna en el periodo 2019-2023.
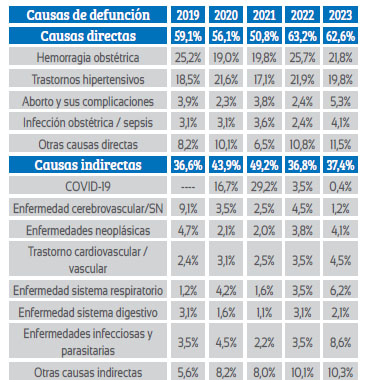
Fuente: CDC Epidemiologia MINSA.
Las causas indirectas se incrementaron en el 2020 con el 43,9% y el 2021 con 49,2%, debido a las infecciones por COVID-19. Muchas de las otras complicaciones se hubieron podido evitar si la mujer hubiese contado con una atención preconcepcional de identificación de los factores de riesgo reproductivo, las patologías que presenta y su tratamiento respectivo antes de gestar y luego una atención prenatal con identificación de los factores de riesgo, seguimiento y referencia oportuna.
Momento del fallecimiento
En la tabla 2 se observa que el puerperio es el momento en que ocurrieron con mayor frecuencia las muertes maternas en el Perú, especialmente en los partos domiciliarios. Esta proporción se incrementó por causa del COVID-19.
Tabla 2 momento del fallecimiento.

Lugar de fallecimiento
Las MM ocurrieron con mayor frecuencia en las instituciones de salud, en alrededor de 70% a 75%, siendo los hospitales I y II del Ministerio de Salud los que registraron el mayor número. La mayoría de las MM se registraron entre los 25 y 39 años, con algún aumento en las jóvenes <19 años en 2023.
Nivel de educación
El mayor número de muertes maternas ocurrió en las mujeres con educación secundaria completa, contrario a lo que se observaba en la década de los años 90, cuando había más muertes maternas en los niveles más bajos de educación.
Demoras
Uno de los métodos utilizados en la multicausalidad de la mortalidad materna es el descrito por la doctora Deborah Maine(8). El modelo se basa en el supuesto que, para reducir la mortalidad materna no es suficiente que los servicios de salud funcionen eficientemente, ya que las mujeres enfrentan una serie de retrasos para poder acceder a ellos y utilizarlos. Para Perú se considera cuatro demoras, además de la actitud de los profesionales de la salud y las políticas públicas (tabla 3).
Tabla 3 demoras que contribuyeron a la muerte materna en perú.
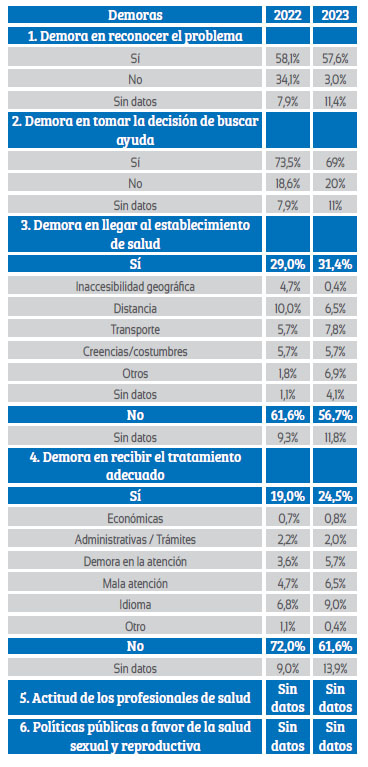
*Fuente: CDC Epidemiologia MINSA.
Demora en reconocer el problema.
Demora en tomar la decisión de buscar ayuda.
Demora en llegar al establecimiento de salud.
Demora en recibir el tratamiento adecuado.
Actitud de los profesionales de la salud que laboran en salud sexual y reproductiva (Propuesta de DSARE) y
Política que priorice la salud sexual y reproductiva para lograr una maternidad saludable, segura y voluntaria (Propuesta de DSARE).
Analizando las demoras que se presentaron en las muertes maternas ocurridas en los años 2022 y 2023, se evidencia un incremento con respecto a la tercera y cuarta demoras y una ligera disminución en la primera y segunda demora (tabla 3). Aún no se tiene datos sobre la quinta y sexta demoras.
Indicadores relacionados con la mortalidad materna
Capacidad resolutiva
Medir las funciones obstétricas y neonatales (FON) por niveles de atención consiste en una herramienta para evaluar la capacidad resolutiva de los establecimientos de salud y enfrentar los procesos asociados a morbilidad y mortalidad materna y neonatal. Solo el 2,5% de establecimientos de salud evaluados en el 2022 califica con más del 90% en su capacidad resolutiva para cumplir con las funciones obstétricas y neonatales según su nivel de atención. En la evaluación de funciones obstétricas neonatales por regiones del 2022 se observó que la región San Martin, situada en el nororiente del Perú, no contaba con ningún establecimiento que calificara con más del 90% (Sistema Informático FON).
Planificación familiar
Durante la pandemia por el COVID-19 hubo limitación del acceso a los servicios de salud sexual y reproductiva, tanto por la oferta como la demanda. Esta situación se ha ido superando en el año 2021, como se observa en la figura 3.
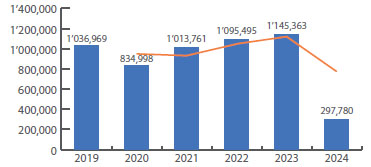
Figura 3 número de parejas protegidas por todos los métodos anticonceptivos, año 2019 a marzo 2024.
La fecundidad, si bien ha disminuido, hay regiones que aún tienen una tasa alta de fecundidad, principalmente en la selva norte y Amazonas, lo cual se relaciona con un número mayor de muertes maternas. En el 2023, según datos preliminares la tasa de fecundidad se mantiene en 1,9.
La Encuesta Nacional de Salud Familiar (ENDES) 2023 registra que 77,4% de las mujeres actualmente unidas usan algún método de planificación familiar a nivel nacional (MINSA, ESSALUD, Fuerzas Armadas, Clínicas) y, de estas, el 58,6% utilizan un método moderno, como el inyectable trimestral en 19,5%, condón masculino 11,5%, esterilización femenina 11%, implantes 7,1%, píldora 6,8%. El 18,8% usa métodos tradicionales, incluyendo abstinencia periódica en 9,9%, retiro 9,8%, folclóricos 0,3%.
Atención prenatal
Según datos de ENDES por región natural, en el año 2023, la atención prenatal en gestantes que recibieron seis o más controles prenatales fue mayor en la región sierra (88,9%) que en la costa y selva (85,9% y 85,8%, respectivamente). Se han incrementado las atenciones prenatales, pero aún es necesario fortalecer la calidad e identificación de los factores de riesgo
Parto institucional
Se denomina parto institucional a aquel parto atendido en un establecimiento de salud por personal de salud calificado, en el cual se estima hay menos riesgo tanto para la madre como para el recién nacido en comparación con uno domiciliario. A nivel internacional se considera que dos de los factores más relacionados con la muerte o la supervivencia materna son el lugar de atención del parto y las decisiones de la parturienta y de su familia sobre dónde acudir en caso de una complicación durante el embarazo, el parto o el puerperio. En Perú, entre 2018 y 2023 el parto institucional se mantuvo en 93,3%, incrementándose ligeramente en la zona rural de 81,3% a 81,9%.
Discusión
La mortalidad materna en el Perú está relacionada con la inequidad y la falta de empoderamiento de las mujeres para ejercer sus derechos, en especial los sexuales y reproductivos y con la capacidad resolutiva de los establecimientos. Conociendo la situación de la mortalidad materna en el Perú entre los años 2019 y 2023, y habiendo analizado las cifras y sus variaciones favorables durante las intervenciones adoptadas, así como el desenlace en las gestantes infectadas por el SARS-CoV-2, se presentará a continuación las decisiones tomadas por el Ministerio de Salud a través de la Dirección de Salud Sexual y Reproductiva (DSARE) para continuar con el compromiso de reducir la mortalidad materna.
intervenciones para reducir la mortalidad materna
En la tabla 4 se muestra la cadena causal que puede conllevar a la muerte materna, así como las intervenciones consideradas para su solución.
Tabla 4 cadena causal para la ocurrencia de una muerte materna y las intervenciones planteadas para la solución.
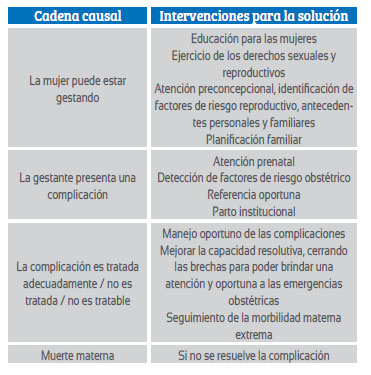
intervenciones para reducir la mortalidad materna
Se estima importante considerar y aplicar las siguientes intervenciones en los diferentes niveles administrativos y ejecutivos del Ministerio de Salud para reducir las cifras de mortalidad materna.
Políticas públicas a favor de la salud sexual y reproductiva para lograr una maternidad saludable, segura y voluntaria.
Fortalecimiento de la capacidad resolutiva de los establecimientos de salud (EESS).
Prevención del embarazo no planificado con planificación familiar. Prevención del embarazo adolescente. Disponibilidad asegurada de métodos anticonceptivos (MAC).
Atención preconcepcional con identificación de los factores de riesgo reproductivo y tratamiento de las patologías para lograr que estas no compliquen un futuro embarazo.
Atención prenatal de calidad, con identificación de los factores de riesgo.
Atención calificada del parto en EESS con capacidad resolutiva y adecuación cultural.
Atención oportuna de las complicaciones obstétricas: hemorragia, hipertensión del embarazo, sepsis, aborto en EESS con capacidad resolutiva y recursos humanos (RRHH) capacitados y comprometidos.
Anticoncepción posparto y postaborto, previa consejería
Referencias oportunas a establecimientos de mayor capacidad resolutiva (WhatsApp nacional de referencia materna).
Implementación de la vigilancia epidemiológica de la morbilidad materna extrema (MME).
Educación para las mujeres Conocer y ejercer sus derechos sexuales y reproductivos.
Fortalecer la actitud proactiva de los profesionales de la salud.
Acciones realizadas por el ministerio de salud a través de la dsare
La Dirección de Salud Sexual y Reproductiva (DSARE), en base al análisis de la situación de muerte materna ha realizado las siguientes acciones:
Asesoría y monitoreo del funcionamiento de los Comités Regionales de Prevención de Mortalidad Materna, Fetal y Neonatal (CPMMFN) regionales.
Fortalecer la vigilancia y respuesta de los CPMMFN, que evalúan la situación en que ocurren las muertes maternas y plantea estrategias para prevenirlas.
Identificación de la capacidad resolutiva de los establecimientos a través del instructivo de Funciones Obstétricas y Neonatales (FON) y su fortalecimiento respectivo (recursos humanos, implementación de la normatividad vigente en SSR, medicamentos, MAC, insumos, infraestructura, equipamiento, entre otros). Se realiza todos los años.
Plan de monitoreo de servicios de salud sexual y reproductiva de hospitales de las DIRESAS/ GERESAS/DIRIS, a través de las visitas de asistencia técnica a las regiones.
Implementación del registro y seguimiento de los casos de morbilidad materna extrema.
Capacitación en el manejo de las emergencias obstétricas a los profesionales médicos y obstetras.
Fortalecimiento en gestión de DIRESA/GERESA/DIRIS y de los hospitales que informaron mayores cifras de muerte materna.
Seguimiento y monitoreo de las gestantes y puérperas de las redes de cada región para identificar los factores de riesgo y realizar la referencia oportuna.
Implementación del WhatsApp nacional para las referencias de los casos de morbilidad materna extrema, emergencias obstétricas.
Monitoreo continuo del abastecimiento de métodos anticonceptivos, medicamentos e insumos usados en la planificación familiar, atención prenatal, parto, puerperio, emergencias obstétricas, claves obstétricas (roja para las hemorragias, azul para los casos de hipertensión inducida por el embarazo, y amarilla para los casos de sepsis) y kit para la atención de casos de violencia sexual.
Integración del sistema Wawared y operatividad del módulo de atención prenatal, parto, puerperio, planificación familiar y violencia.
Aprobación de NTS N° 180-MINSA/DGIESP-2022 ‘Prevención y Eliminación de la Violencia de Género en establecimientos de salud que brinden servicios de salud sexual y reproductiva’.
Fortalecimiento de los indicadores de desempeño: paquete preventivo completo de la gestante, anticoncepción posparto institucional y postaborto, atención especializada de la gestante de riesgo.
Presupuesto asignado al Programa Presupuestal de Salud Materno Neonatal para la ejecución de las intervenciones. Calidad del gasto.
Implementación de Casas de Espera Materna, parto vertical, plan de parto, radar de gestantes y adecuación cultural de los servicios.
Trabajo articulado con los agentes comunitarios de salud.
Seguro Integral de Salud, Aseguramiento Universal en Salud (AUS), priorizando a los más pobres.
Se ha considerado como limitaciones en la aplicación de las medidas para disminuir la mortalidad materna en el Perú las siguientes:
Políticas aún reducidas a favor de la salud sexual y reproductiva.
Determinantes sociales.
Normas de género perjudiciales y/o desigualdades que provocan que no se prioricen como es debido los derechos de las mujeres y las niñas, incluido su derecho a unos servicios de salud sexual y reproductiva seguros, de calidad y asequibles.
Falta de ejercicio de sus derechos sexuales y reproductivo de las mujeres por desconocimiento, limitado acceso a la educación, factores culturales.
Embarazo en adolescentes, la gran mayoría de 10 a 14 años consecuencia de violación sexual.
Limitada educación sexual integral en los colegios.
Capacidad resolutiva de los establecimientos de salud no adecuada.
No siempre se cuenta con disponibilidad de sangre segura en el momento oportuno a nivel nacional.
Unidad de cuidados intensivos tanto maternas como neonatales insuficientes
Falta de recursos humanos, especialistas en gineco obstetricia, anestesiólogos, neonatólogos, cirujanos; así mismo de obstetras.
Acceso geográfico, distancia del domicilio al establecimiento de salud.
Fenómenos climatológicos
Presupuesto insuficiente, y no se garantiza la rendición de cuentas para mejorar la calidad de atención y la equidad.
Conclusiones
El Perú ha sufrido problemas sociales en las últimas décadas por factores políticos, económicos, corrupción, discriminación, pandemia del COVID
19. Al evaluar la evolución de la mortalidad materna en los últimos años, se observa que, sin embargo, los equipos médicos que laboran en salud sexual y reproductiva están constituidos por personas dispuestas a mejorar la salud de la mujer, gestionando y cumpliendo directivas dirigidas a disminuir las muertes maternas. Este logro ha sido obtenido a pesar de las limitaciones mencionadas y la pandemia COVID-19, y continúa vigente por decisión y acción de la Dirección de salud sexual y reproductiva del MINSA, sus funcionarios y los profesionales de la salud comprometidos.
Las estadísticas en salud nos alertan de variaciones en el modo de vida y en la reproducción que están ocurriendo en la población mundial, como la postergación del primer embarazo a una mayor edad, disminución de la fertilidad, mayor uso de la fertilización asistida y de las cesáreas sin indicación médica, el parto pretérmino, la restricción de crecimiento fetal, entre otras, que obligará al diseño de nuevas directivas nacionales y nuevas intervenciones biomédicas para conformar con estos nuevos estilos vitales y de los procesos reproductivos.
Consideramos que el estudio presentado ha mostrado una situación favorable de la mortalidad materna en el Perú entre los años 2019 y 2023, lo que ha sido demostrado es las cifras expuestas en el presente artículo, siendo necesario continuar repasando las intervenciones realizadas y planificar lo que está por venir.
Se presenta un listado de las acciones recomendables de los diferentes niveles involucrados:
Contar con mayor compromiso político para la reducción de la mortalidad materna y perinatal a nivel nacional, regional y local.
Sensibilizar a los gobiernos regionales y locales, en especial a los que tienen mayor número de muertes maternas, para que lideren las acciones a favor de la reducción de la mortalidad materna: óptima capacidad resolutiva, red obstétrica materno neonatal, recursos humanos, comunicaciones, transportes y financiamiento.
Garantizar la disponibilidad de métodos anticonceptivos e insumos para la atención en planificación familiar y salud materna.
Disminuir la demanda insatisfecha de planificación familiar con énfasis en poblaciones de los quintiles I y II.
Implementación de la adecuación cultural de los servicios de salud, parto vertical y casas de espera a nivel nacional.
Mejorar la ejecución presupuestal, calidad de gasto.
Fortalecer el sistema de información para la toma de decisiones. Implementar el Wawared en todos los establecimientos de salud.
Contribuir a cumplir con la meta del Objetivo de Desarrollo Sostenible 3, llegar a 70 x 100,000 nacidos vivos de razón de mortalidad materna a nivel mundial
Agradecimiento
Al equipo de la Dirección de Salud Sexual y Reproductiva - DSARE - del Ministerio de Salud del Perú.
Referencias Bibliográficas
2. World Health Organization. A woman dies every two minutes due to pregnancy or childbirth: UN agencies. 23 February 2023. Geneva/New York/Washington. https://www.who.int/news/item/23-02-2023-a-woman-dies-every-two-minutes-due-topregnancy-or-childbirth--un-agencies [ Links ]
3. Organización de las Naciones Unidas. Transformar nuestro mundo: La Agenda 2030 para el Desarrollo Sostenible. Resolución aprobada por la Asamblea General el 25 de setiembre del 2015. Nueva York. [ Links ]
4. Perú, Ministerio de Salud. Centro Nacional de Epidemiología, Prevención y Control de Enfermedades. Sistema de vigilancia de la mortalidad materna de los años del 2019 al 2023. https://www.dge.gob.pe/portalnuevo/ [ Links ]
5. Perú, Ministerio de Salud, Dirección General de Epidemiología. La mortalidad materna en el Perú. Boletín Epidemiológico (Lima). 2021, 2022 y 2023. https://inmp.gob.pe/institucional/boletin-epidemiologico/1421335605 [ Links ]
6. Perú, Instituto Nacional de Estadística e Informática. Encuesta Demográfica y de Salud Familiar 2022 y 2023 preliminar. https://www.gob.pe/institucion/inei/campa%C3%B1as/64405-presentacion-de-resultados-de-la-encuesta-demografica-y-de-salud-familiar-2023 [ Links ]
7. Guevara Ríos E. Estado actual de la mortalidad materna en el Perú. Rev peru invest materno perinatal. 2016;5(2):7-8. [ Links ]
8. Maine D, Akalin MZ, Ward VM, Kamara A. Diseño y evaluación de programas para mortalidad materna. (The design and evaluation of maternal mortality programs.) New York: Centro para la Población y Salud Familiar, Facultad de Salud Pública, Universidad de Columbia; 1997. https://api.semanticscholar.org/CorpusID:79482996 [ Links ]
Comments (0)